Cuprins:
Impunerea lockdown-urilor în timpul pandemiei a avut un singur scop major: să prevină situația în care spitalele ar fi fost copleșite și nu ar mai fi făcut față numărului uriaș de pacienți.
Guvernele sperau astfel să limiteze temporar numărul de infectări și să câștige timp pentru a construi noi facilități medicale. În cele din urmă, însă, o mare parte din această capacitate suplimentară a rămas nefolosită, scrie The Economist.
Cele șapte spitale „Nightingale” din Anglia, spre exemplu, s-au închis după ce au primit doar câțiva pacienți, la fel ca multe dintre spitalele de campanie din SUA. De fapt, o analiză a situației din Europa, publicată în revista Health Policy, a găsit un singur exemplu în care au existat mai mulți pacienți COVID decât paturi de terapie intensivă: în regiunea italiană Lombardia.
Deși acum apar relatări despre spitale chinezești copleșite, în contextul unui val COVID masiv, este prea devreme pentru a concluziona dacă acestea sunt simple cazuri izolate sau reprezintă o criză sistemică.
Dincolo de granițele Chinei, oamenii sunt mai puțin preocupați de COVID zilele acestea. Însă sistemele de asistență medicală din lumea bogată sunt mai aproape de colaps, decât oricând de când virusul a început să se răspândească, scrie The Economist. De ce?
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/192_ced1fbe9541fceb188fe48b169051f29.jpg)
Revista economică a analizat statisticile oferite de țări, regiuni și chiar de spitale individuale pentru a înțelege ce se întâmplă. Rezultatele sugerează că pacienții, medicii și asistentele nu au scăpat de cele mai grave efecte ale pandemiei.
De fapt, efectele par să fi fost întârziate, concluzionează jurnaliștii.
Pacienți nemulțumiți
Un exemplu este Marea Britanie, care oferă în general date foarte bine actualizate din sectorul sanitar.
Serviciul Național de Sănătate (National Health Service – NHS) se află într-o situație disperată. Chiar înainte de pandemie, o persoană cu o problemă medicală care necesita o atenție urgentă, o categorie ce include accidentele vasculare cerebrale și atacurile de cord, aștepta în medie 20 de minute pentru o ambulanță.
Acum, această persoană trebuie să aștepte mai mult de o oră și jumătate.
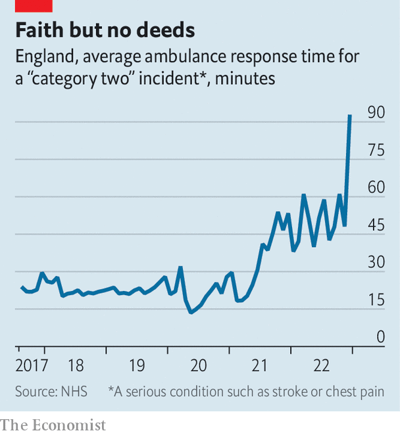
Timpul de așteptare „pe targă” – adică timpul dintre decizia de internare și internarea propriu-zisă – a crescut și el vertiginos.
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/192_d621aef721038c970c8d133f5394169c.jpg)
Alte țări nu au statistici așa de clare, dar au totuși pacienți la fel de nefericiți, scrie The Economist.
În septembrie, compania Ipsos a publicat un sondaj global care a inclus o întrebare privind calitatea asistenței medicale. În aproape toate cele peste 20 de țări bogate analizate, oamenii au fost mai puțin predispuși să spună că serviciile oferite sunt „bune” sau „foarte bune”, prin comparație cu situația din 2021.
În Marea Britanie, ponderea celor care au spus acest lucru a scăzut cu cinci puncte procentuale. În Canada a scăzut cu zece puncte procentuale.
În Italia, a scăzut cu nu mai puțin de 12 puncte procentuale.
Spitalele sunt în dificultate în numeroase țări bogate
Apropo de Italia, spitalele din Peninsulă, inundate de pacienți COVID la începutul anului 2020, se confruntă din nou cu dificultăți.
The Economist a analizat datele de la Spitalul Papa Ioan al XXIII-lea din Bergamo, locul în care au apărut unele dintre cele mai dramatice imagini ale pandemiei, în urmă cu aproape trei ani.
În anul în care pandemia a lovit Italia, listele de așteptare ale spitalului au crescut ușor, în funcție de măsurile luate. Apoi au scăzut ușor în anul următor. Dar în 2022 au explodat.
O pacientă de aici care ar vrea să facă o mamografie ce nu este urgentă ar putea avea de așteptat chiar și doi ani.
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/192_c0764518964a5afb961355b1fe57e93e.jpg)
Oficialii din Emilia-Romagna, o altă regiune afectată puternic în 2020 de pandemie, au lansat un plan pentru a readuce listele de așteptare la nivelul de dinainte de pandemie.
În New South Wales, Australia, în al treilea trimestru din 2022, aproximativ 25% dintre pacienții aduși la spital de paramedici au fost nevoiți să aștepte mai mult de o jumătate de oră pentru a fi transferați către personalul din camera de gardă. Cu doi ani înainte, proporția era de doar 11%.
În Canada, timpii de așteptare au atins un maxim istoric, cu o întârziere medie de jumătate de an între trimiterea de la medic și tratament.
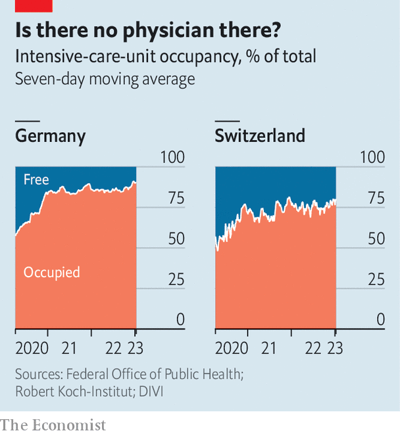
Chiar și cele mai bogate și mai competente țări resimt această presiune. În Elveția, spre exemplu, există mai puține paturi de terapie intensivă libere decât în cea mai mare parte a pandemiei. În Germania se înregistrează probleme similare, cu o creștere a numărului de pacienți internați la terapie intensivă.
În Singapore, în 2021, pacienții așteptau aproximativ nouă ore pentru a fi consultați într-o policlinică obișnuită. În octombrie 2022, timpul de așteptare crescuse la 13 ore.
America se descurcă mai bine decât majoritatea țărilor, datorită sumei mari de bani pe care o cheltuiește pentru asistența medicală. Dar nu o duce neapărat bine, scrie The Economist.
Rata medie de ocupare a spitalelor a depășit recent pentru prima dată 80%. Chiar și în cele mai întunecate zile ale pandemiei, puține state au avut secții de pediatrie sub presiune (adică cu 90% sau mai multe paturi ocupate).
La începutul lunii noiembrie, 17 state americane se aflau în această situație, ca urmare a creșterii numărului de boli diverse printre copii.
Mortalitatea în exces, la un nivel ridicat
Prăbușirea nivelului calității asistenței medicale contribuie la o creștere uimitoare a „deceselor în exces” – cele care depășesc media unei perioade obișnuite, scrie The Economist.
În multe țări din lumea bogată, 2022 s-a dovedit a fi mai mortal chiar și decât 2021, un an în care s-au înregistrat mai multe valuri mari de decese COVID.
Decesele lunare în întreaga Europă sunt în prezent cu aproximativ 10% mai mari decât ar trebui să fie.
Germania, spre exemplu, se află în mijlocul unui important val de mortalitate: din septembrie, decesele săptămânale au fost cu peste 10% peste normal. La începutul lunii decembrie, acestea au fost cu 23% mai mari.
O alocare financiară mai mare
Ce se întâmplă de fapt? Politicienii, atât la nivel național, cât și regional, își asumă vina – și ocazional o merită. Dar forțele care generează acest haos sunt comune în toate țările și sunt legate de experiența comună a pandemiei, scrie The Economist.
De asemenea, este posibil ca, cel puțin pe termen scurt, acestea să fie aproape imposibil de depășit de către guverne, spun jurnaliștii.
În cadrul clubului OECD, format în majoritate din țări bogate, cheltuielile alocate pentru sănătate s-au apropiat acum de 10% din PIB, după ce înainte de pandemie erau sub 9%.
Dintre cele 20 de țări pentru care există date pentru 2021, 18 au cheltuit mai mult pe cap de pacient decât oricând înainte. Aproape toate au cheltuit mai mult, ca pondere din PIB, decât în 2019. Ajustarea acestor cifre în funcție de îmbătrânirea populației nu modifică semnificativ aceste constatări.
Prin urmare, problemele cu care se confruntă sistemele de sănătate nu sunt cauzate de lipsa de bani.
O mare parte din cheltuielile crescute au fost ce-i drept alocate programelor de combatere a COVID, inclusiv testarea, depistarea și achiziționarea de vaccinuri.
Dar finanțarea este acum în creștere la nivelul sistemelor în sens mai larg. În aproape toate țările bogate, mai mulți oameni lucrează în domeniul sănătății decât oricând.
În 2021, numărul total de angajați din spitale a fost cu 9% mai mare decât în anul de dinaintea pandemiei în cele șase țări OECD analizate. Cele mai recente date sugerează că, în Canada, 1,6 milioane de persoane lucrează acum în sectorul sanitar, mai multe decât oricând.
În UE, mai bine de 12 milioane de persoane lucrează în domeniul sănătății, un record. În spitalele americane lucrează 5,3 milioane de persoane, un alt record.
O problemă de productivitate în sistemul sanitar?
Posibil ca adevărata problemă să nu fie numărul de angajați, ci eficiența cu care aceștia lucrează, observă The Economist.
Producția reală în sectorul spitalicesc și al asistenței medicale ambulatorii din America, care măsoară, de fapt, îngrijirea oferită, este cu doar 3,9% peste nivelul de dinaintea pandemiei, în timp ce producția în întreaga economie este cu 6,4% mai mare.
În Anglia, activitatea la capitolul îngrijiri elective (adică intervențiile chirurgicale planificate în avans) este ușor mai redusă decât era înainte de apariția COVID. În Australia de Vest, ponderea intervențiilor chirurgicale elective întârziate a sărit de la 11% la 24% în cei doi ani care s-au scurs până în noiembrie.
Cu alte cuvinte, spitalele fac mai puține lucruri cu mai multe resurse. Deși scăderea productivității este un fenomen la nivelul întregii economii, asistența medicală suferă în prezent de presiuni suplimentare.
O lucrare recentă a lui Diane Coyle, de la Universitatea Cambridge, și a colegilor săi, analizează efectele confruntării cu COVID în Marea Britanie.
Protocoalele sanitare COVID, care sunt încă în vigoare în multe țări în prezent, încetinesc totul. Separarea pacienților COVID de cei care nu sunt infectați limitează alocarea paturilor.
Între timp, mulți dintre angajați se simt mai rău după trei ani istovitori. Un raport publicat în revista Mayo Clinic Proceedings constată că epuizarea în rândul medicilor americani a crescut vertiginos.
Dacă lucrătorii din domeniul sănătății sunt demotivați, ei fac mai puține lucruri, observă jurnaliștii.
Adevărata explicație a colapsului
Cu toate acestea, chiar dacă productivitatea a scăzut, ea nu a scăzut suficient pentru a explica pe deplin colapsul din sistemul de sănătate. Acest lucru sugerează că adevărata explicație a colapsului stă în explozia cererii, scrie The Economist.
Ieșind din lockdown-uri, oamenii par să aibă nevoie de mai mult ajutor medical ca niciodată. Parțial, această situația are legătură cu imunitatea.
Oamenii au stat doi ani fără să fie expuși la diferite boli. De atunci, au înflorit agenții patogeni endemici precum virusul sincițial respirator. Aproape toată lumea are – sau a avut recent – gripă.
Dar pandemia a suspendat și tratarea altor afecțiuni, care abia acum sunt diagnosticate. În perioada 2020-2021, mulți oameni au amânat să se trateze, de teamă să nu se îmbolnăvească de COVID sau pentru că spitalele erau închise pentru afecțiuni non-COVID.
În Italia, numărul pacienților diagnosticați cu cancer a scăzut cu 39% în 2020 față de 2018-2019. Un studiu efectuat pe pacienții americani a dezvăluit o situație similară.
În Anglia, lista de așteptare a NHS a crescut cu peste 60%, de la declararea pandemiei și până în peezent. Multe dintre persoanele aflate pe această listă, precum și pe cele similare din alte țări, sunt susceptibile de a fi mai bolnave și, prin urmare, de a ocupa mai multe resurse decât ar fi ocupat dacă ar fi primit îngrijiri în 2020.
Un articol recent publicat în Lancet Public Health, o altă revistă pe teme medicale, estimează că în următoarele două decenii, decesele cauzate de cancerul colorectal ar putea fi cu aproape 10% mai mari în Australia decât sugerau tendințele de dinaintea pandemiei, în parte din cauza întârzierii tratamentului.
De asemenea, Covid continuă să contribuie și el la creșterea cererii de servicii medicale.
Un document recent al Institutului pentru Studii Fiscale, un think-tank din Londra, estimează că boala reduce numărul de paturi disponibile în NHS cu 2-7%.
Pe măsură ce pacienții COVID atrag resurse, furnizorii oferă tuturor o îngrijire mai proastă. Cercetările efectuate de Thiemo Fetzer de la Universitatea Warwick și Christopher Rauh de la Universitatea Cambridge sugerează că, pentru fiecare 30 de decese suplimentare cauzate de COVID, moare și un pacient care nu este bolnav de COVID, „din cauza perturbării calității îngrijirii”.
Efectele funcționării defectuoase a sistemelor de asistență medicală merg dincolo de decesele inutile. Oamenii ajung să simtă că țara lor se prăbușește.
Vestea bună este că întârzierile create de pandemie vor dispărea. Probabil că valul de viroze respiratorii la adulți și copii a atins apogeul. Iar spitalele din diverse țări au făcut progrese în gestionarea listelor de așteptare enorme.
Dar, cu o populație îmbătrânită, și cu COVID reprezentând încă o amenințare, nivelul de calitate al asistenței medicale de dinainte de pandemie ar putea rămâne doar o amintire, scrie The Economist.
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/281_dc04e4043bfe24aab7dd9c781fc010ee.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/153_f1151644557da39f84fae40212b79fd1.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/197_a396c1c7076cf6cec0153467ee195638.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/plugins/rro-feed/no-picture.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/43_ab97523dc3e6e50ab2dc3f546d965659.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/15_9262cb220da9665332a12b7a96868828.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/253_5470cf7b3969545f87605f89a390f00a.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/190_225f2011e91fb0208faa821fac0a5139.jpg)


:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2023/01/pandemie-uk-ambulante-epa.jpg)

:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_1c50ed859882a03598f04dc774eccf72.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_d4606456b8d896e43beb45a7706ee4ea.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/204_747c48a3e81b1944984c06f68d5dc4ef.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/204_0abd38d7239ed4f58ae1be843d817576.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_2b7bdb84192d5403c389d2facf02551f.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_9b21ac6f030bf304f0604dda6d7e5188.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_555afdc515cd65e3e59e882a644b4e1f.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/280_ef0f12c34da00c0c16c532151034349a.jpg)
:quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/23_a2d5b714f44a186db00a038fe5c21ea1.png)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/179_04484250a0236bdc54f6d3b71118124d.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/codin-maticiuc-si-smaranda-fiica-sa-cea-mare.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/catalin-crisan.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/233_35398a9ed656a670d5f00ff827c5d970.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/115_c099a1b97e98c583b57f7786c3bca57e.webp)
:quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/4066384988078281946867647197816078614212831n.png)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/liviu-anghel-scaled-e1743957579154.jpeg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/206_5d513d0812e317ddcaab3c1362ca040e.jpeg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/206_3767fc5b8407f8b556ea4c98f4d87432.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/184_23edd67c5951e80e8f97d9f3c347d31c.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/184_c01ef812f9a9e83a4fbb49b4bc1a978d.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/184_69100f570f946441869a315bfe9f9019.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/205_5a5c3dac6fc54481794a8996cba1b9c5.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/cat-de-periculos-este-sa-folosesti-ustensile-de-plastic-in-bucatarie.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/03/floriile-2025.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/pasul-prislop-curiozitati-despre-cea-mai-inalta-trecatoare-din-carpatii-orientali.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/cele-mai-eficiente-metode-de-detoxifiere-primavara.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/112_8f6005963f09e462253cb7bc99560bd6.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/233_70a940fb5efe63e017dfe5409c743e0f.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/233_ef153b31b2b72c044be916d1980240ad.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/15_9262cb220da9665332a12b7a96868828.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/16_9587374d381480d9d90b474ae0ae7cba.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/16_f47c57b2c4acfca0d683c5e750254189.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/39_70a336f8e893ec3ae429a18fab286b9d.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/69_feb50c0aae7829c6e37e46e4d13403e5.webp)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/274_294f3029137ebc5ff9d505f8e9c08e65.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/274_fc01c28e07c7f3d51646dc52bf281a9b.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/275_b58b73d38178747fae27ec060189e50e.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/275_e0810e0ce838b3a6213df1827a49b2f6.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/50_dd6bb21ce658157d8974362e364e25bb.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/197_a396c1c7076cf6cec0153467ee195638.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/115_5eca852f4b6250c5e43b442da4b8c8f8.jpg)
:quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/hepta6818552.png)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/ciocolata-chocolate-saga-e1743952484207.jpg)
:quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/hepta4930454-e1743950647658.png)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/tranzactie-imobiliara-e1743950847399.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/cazinou-constanta-redeschis-p-3-scaled-e1743935201351.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/esuperliga-fifa-25.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/pui-cerb-pompier-brasov-e1743942362452.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/accident-pascani-foto-captura-video.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/254_ac7d49900930a8fb7a43e78200289b8c.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/255_59850084b6b01dd077bad2bebfd3af72.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/247_76d0a642a41bdec94bcf5ee917d86132.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/237_62807a341ffaec37f5ca5c2273be0217.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/dezbateri-politice-ilustrativ-tribune-debate-composition.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/03/benjamin-netanyahu-foto-profimedia-images-e1741067573644.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/george-simion-victor-ponta-foto-heptat.jpg)
:quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/dan-diaconescu-revine-la-tv2.png)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/236_da2096aa06853dfaa1e170294dadda02.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/252_31cc65391d45fda7392082f3ca378da7.jpg)
:contrast(8):quality(75)/https://www.libertatea.ro/wp-content/uploads/feed/images/69_b7dbdc510324eb2e29f6dabe2d6d3975.jpg)
:quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/hepta8106310.png)
:quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/profimedia-0722343886.png)
:quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/hepta8271376.png)
:quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/hepta6602497.png)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/inteligenta-artificiala-e1743948912972.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2024/11/sebastian-constantin-popescu-candidatul-partidului-noua-romanie.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/maraton-in-coreea-de-nord.jpg)
:contrast(8):quality(75)/https://static4.libertatea.ro/wp-content/uploads/2025/04/proiect-rovina-e1743826760101.jpg)